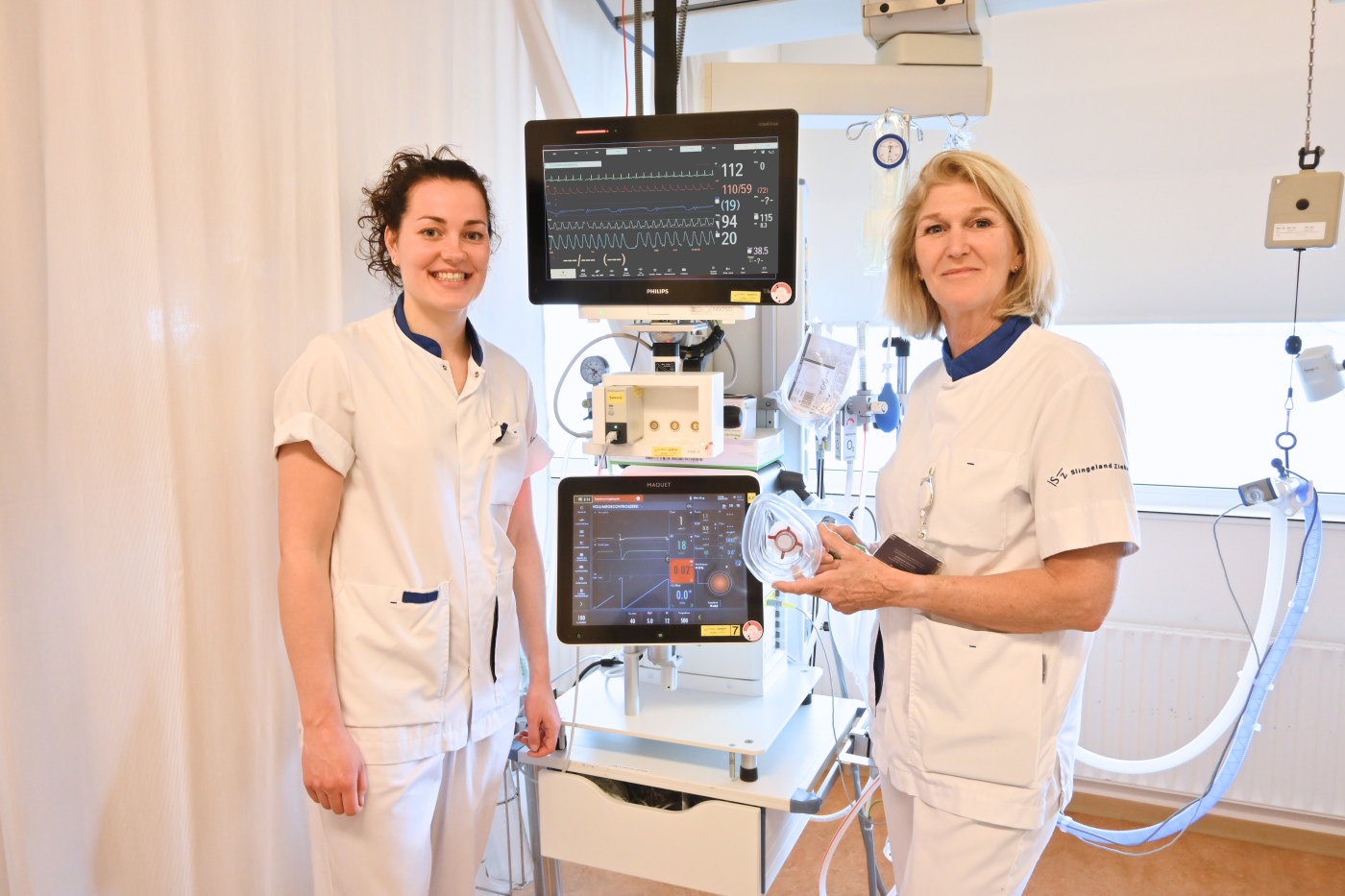
Beademing redt je leven, maar je moet er zo snel mogelijk van af
Gepubliceerd op: 01 april 2026Ademen is zo vanzelfsprekend, dat we er niet bij stil hoeven te staan. Totdat het opeens niet meer vanzelf gaat. Bijvoorbeeld na een ernstig ongeluk, zware operatie, flinke longontsteking, gevaarlijke infectie of reanimatie. Dan ben je aangewezen op kunstmatige beademing. Intensive Care-verpleegkundigen Berna Jansen en Marloes Weenink laten zien hoe dat werkt.
Beademen is nodig als iemand zelf onvoldoende kan ademen en daardoor te weinig zuurstof binnenkrijgt of teveel koolzuurgas in het bloed houdt. Dat heeft invloed op alle functies in je lichaam. Een beademingsmachine neemt het ademhalen dan tijdelijk - helemaal of gedeeltelijk - van je over. Berna: “Als je ziek bent kost ademhalen veel energie. Die energie heb je juist nodig voor het genezingsproces.”
Verschillende vormen van beademing
Beademen kan op verschillende manieren, legt Marloes uit: “Invasief, met een tube in de luchtpijp, of non-invasief met een mondneusmasker of een zuurstofbril met hoge lucht flow. Alleen in acute situaties gebruiken we een kap voordat iemand geïntubeerd wordt. Daarna sluiten we de patiënt aan op de beademingsmachine.”
In de eenpersoonskamer van de Intensive Care Unit (ICU) demonstreren Marloes en Berna hoe de beademingsmachine werkt. Op het scherm verschijnen metingen en curves zodat de IC-verpleegkundigen weten wat de patiënt nodig heeft en de beademing heel precies kunnen instellen. “Kijk”, wijst Berna, “Dit streepje laat zien dat de patiënt weer zelf een ademprikkel heeft. Dan kunnen we bijvoorbeeld de beademingsmachine naar een ondersteunende modus zetten, waardoor de patiënt weer deels zelf ademt. Natuurlijk is dat wel afhankelijk van of de patiënt dit al aan kan.”
Patiënt in zijn slaap beademen
Een patiënt met een beademingsbuisje in de luchtpijp wordt veelal in slaap gehouden. Via een infuus in de bloedbaan krijgt de patiënt een slaapmiddel en pijnstilling. “Maar we blijven altijd tegen de patiënt praten, omdat we nooit weten wat iemand meekrijgt”, benadrukt Marloes, “Dan vertel ik wie ik ben, welke dag het is en wat ik kom doen.”
Technisch uitdagend
Beademen is technisch een uitdagend vak. “Goed beademen is moeilijk door diverse oorzaken. Onder andere doordat de longen heel stug zijn of zieker worden”, legt Berna uit, “Maar we doen er alles aan om mensen zo goed mogelijk te beademen en longprotectief (beschermend voor de longen) te behandelen met onder andere kleine ademteugen, niet te veel druk geven en ontstekingen in de longen voorkomen.”
Verzorging gaat door
Tijdens de beademing gaat de verzorging van de patiënt gewoon door. Mondverzorging is bijvoorbeeld heel belangrijk. Marloes glimlacht: “Een jongen van 12 keek verbaasd op toen ik zei dat ik de tanden van zijn opa ging poetsen, ook al had hij een buisje in de keel. We zuigen ook het slijm uit de longen met een zuigslang in de tube, omdat de patiënt het niet zelf kan ophoesten en wegslikken. Dat wegzuigen ziet er naar uit, want dat een benauwd gevoel geven. Verder verzorgen we bijvoorbeeld de ogen met oogzalf. Patiënten die slapen kunnen niet zelf met de ogen knipperen. De zalf voorkomt dat de ogen uitdrogen.”
Beademing zo snel mogelijk afbouwen
Op de IC doen ze er alles aan om de patiënt van de beademing af te halen, zodra het lichaam dat aankan. Het liefst al na één of enkele dagen. Dat begint met het afbouwen van de ondersteuning. “Soms doen we dat met een tussenstap, waarbij de patiënt tijdelijk losgekoppeld wordt van de beademing om te kijken of dat goed gaat”, vertelt Marloes. “Als de tube er daarna uit kan, krijgt iemand eventueel nog ondersteuning via het mondneusmasker of zuurstofbril.”
Lig je langer aan de beademing, dan is het ontwennen zwaar: “Niet voor niets noemen we dat ontwennen topsport. Je raakt veel van je spiermassa kwijt en moet weer leren slikken en eten. Ook kan irritatie van het buisje voorkomen”, zegt Marloes. Wanneer iemand weer zelfstandig kan ademen, en geen extra ondersteuning van de vitale functies zoals het hart meer nodig heeft, gaat hij of zij naar de verpleegafdeling. “Als iemand 48 uur of langer op de IC heeft gelegen, dan bezoeken we hem of haar daar om te kijken hoe het gaat.”
Ingrijpende ervaring
Kom je op de IC terecht, dan maakt dat veel indruk. “Vaak hebben mensen door tv-series een verkeerd beeld en onderschatten ze het. Hier liggen heeft veel impact”, zegt Berna. “Jij of je dierbare ligt er aan verschillende apparaten die ook je hartslag, bloeddruk en temperatuur bewaken. Ook kan je niet praten. We bieden de naasten een dagboekje aan om voor de patiënt bij te houden wat er gebeurt.” Marloes: “Dat helpt bij het verwerkingsproces.”
Nazorgteam staat klaar
De nazorg nemen ze op de Intensive Care dan ook heel serieus: “Ongeveer drie maanden na ontslag belt ons Nazorgteam de patiënt op om te horen hoe het gaat. Veel mensen vinden het fijn om nog een keer terug te komen voor een gesprek, zeker als een familielid hier is overleden.” Marloes: “Dat bezoek doet mensen vaak goed. En voor ons is het leuk om te zien hoe patiënten zijn opgeknapt. Dan komen ze soms de koffiekamer in om een taartje brengen.” Berna: “Soms ken je mensen helemaal niet terug, zo goed zien ze er weer uit!”
Laatst bijgewerkt op: 07 april 2026